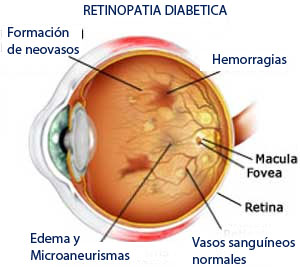
Retinopatía Diabética
Es una complicación de la diabetes, que afecta al ojo y que aparece cuando se deterioran los vasos sanguíneos de la retina.
La RETINA, es la capa de células nerviosas que se encuentra en el fondo del ojo, cuya misión consiste en captar imágenes, colores y formas, y las envía al cerebro a través del Nervio Óptico, para que éste reconozca lo que denominamos imágenes. La retina es por lo tanto, una parte muy importante del órgano y la función visual.
Cuando la diabetes daña los vasos sanguíneos de la retina, las paredes de estos vasos se alteran, provocando fugas de sangre (hemorragias) y exudados, esto se denomina ISQUEMIA, que provoca a su vez, la formación de otros vasos sanguíneos anómalos y crecimiento de tejido fibroso. Cuando esto ocurre, la retina no cumple bien su función, y la visión se deteriora progresivamente hasta llegar a la ceguera irreversible, si el paciente no se trata con su Diabetologo y con su Oftalmólogo.
El riesgo de desarrollar retinopatía diabética, es mayor cuanto más tiempo haya pasado desde el inicio de la enfermedad, el tiempo que se tardó en diagnosticarla y de la dedicación que tenga el paciente por cuidarse su salud (controles clínicos y oftalmológicos SEMESTRALES o ANUALES, según le sean indicados).
El momento de la vida en que se presenta la diabetes también varía, dependiendo del tipo de diabetes y del grado de control metabólico de cada paciente.
Tipos de Retinopatía
- La retinopatía de fondo, es una fase de la enfermedad, en la que aparecen los primeros signos clínicos en la retina, cuando los vasos sanguíneos sufren alteraciones y presentan fugas de sangre o de fluidos. Esta salida de líquido ocasiona edema en la retina y facilita la formación de depósitos, conocidos como exudados. El edema macular ocurre, cuando el líquido, exudados y/o sangre se depositan en el centro de la retina (macula) y se manifiesta con una disminución de la visión. Las personas que padecen de diabetes deben someterse a exámenes oftalmológicos al menos una vez al año. Es posible que sea necesario realizar exámenes médicos de los ojos con mayor frecuencia una vez que se haya diagnosticado la presencia de retinopatía diabética. Con la vigilancia médica del diabetologo, el oftalmólogo puede empezar el tratamiento antes de que la vista se haya visto afectada. El tratamiento, tanto con anti angiogenicos, con láser y/o quirurgico , constituyen procedimientos altamente efectivos en el tratamiento de la retinopatía diabética, solo si se realizan por cirujanos oftalmólogos altamente especializados y expertos en estos tratamientos. Si tiene alguna pregunta o desea obtener mayor información, consulte a su oftalmólogo.
- La Retinopatía proliferativa, es la enfermedad más grave relacionada con la diabetes. Comienza cuando sobre la superficie de la retina, crecen vasos anómalos, que es lo que se conoce como neovascularización.
Este fenómeno aparece cuando amplias zonas de la retina están sufriendo por el fallo de los vasos sanguíneos (isquemia). Estos nuevos vasos sanguineos presentan paredes más débiles y pueden romperse y sangrar.
El vítreo es un tejido gelatinoso, transparente en condiciones normales, que llena el centro del globo ocular. La presencia de sangre, porducida al sangrar los vasos de la retina, hace que el vítreo se vuelva opaco. A esto llamamos hemorragia vítrea; es otra causa de disminución de la visión, que en general se produce de forma brusca.
El crecimiento de nuevos vasos en la fase proliferativa se acompaña siempre de la formación de tejidos fibrosos que pueden tirar de la retina, romperla o levantarla del fondo del ojo dando lugar a desprendimientos de retina.
Puede ser la casua de pérdida irreversible de la visón.
También pueden desarrollarse nuevos vasos en otras partes del ojo; en la pupila, pueden dar lugar a aumento de la presión ocular, ocasionando un glaucoma neovascular, situación grave, de complejo tratamiento.
La retinopatía diabética proliferativa es la enfermedad más grave relacionada con la diabetes. Se calcula que afecta a un 20% de los diabéticos y puede ocasionar una pérdida severa de la visión, incluso la ceguera.
¿Cuáles son los síntomas de la Retinopatía Diabética?
El edema macular, produce disminución progresiva de visión Central, que el paciente lo nota rápidamente y consulta.
Pero si inicialmente, no ocurre el edema de macular, la enfermedad sigue su curso (y si no se trata adecuadamente) continua su evolución sin dar síntomas hasta que se presentan las complicaciones de la retinopatía proliferativa, situación (a esta altura de la enfermedad) muy difícil de tratar con buenos resultados.
Las hemorragias vítreas, en ocasiones pueden percibirse como manchas que entorpecen la visión de forma parcial, o incluso total.
Es importante para los diabéticos saber que la retinopatía diabética puede estar presente y progresar hacia complicaciones severas sin dar ningún síntoma.
¿Cómo se diagnostica la Retinopatía Diabética?
La mejor protección frente a las complicaciones de la retinopatía diabética son los exámenes periódicos realizados por el oftalmólogo especializado en esta enfermedad.
Para detectar la retinopatía diabética, el oftalmólogo examina el interior del ojo con la pupila dilatada, con gotas instiladas en los ojos, mediante instrumentos ópticos de precisión.
Si el oftalmólogo comprueba la presencia de retinopatía diabética por la observación de los signos clínicos, puede decidir ampliar el examen con otros estudios complementarios como un OCT, tomar fotografías en color de la retina o realizar una angiografía con fluoresceína (RFG).
Esta prueba (RFG) consiste en inyectar un colorante fluorescente (que NO es Yodo) en el brazo del paciente y tomar una serie de fotografías especiales, con la finalidad de estudiar la circulación de los vasos sanguíneos de la retina. Este estudio se puede realizar a cualquier edad. La valoración de las imágenes que se obtienen con esta prueba, permite al oftalmólogo precisar detalles y planificar la mejor forma de tratar la retinopatía diabética.
¿Cómo se puede tratar la Retinopatía Diabética?
Algunos pacientes con retinopatía diabética no precisan tratamiento, solo controles periódicos hasta determinar, el momento adecuado para comenzar el tratamiento. En otros casos, será preciso el tratamiento de inmediato para detener el avance de la enfermedad, evitar las complicaciones y de ser posible, mejorar la visión.
Tratamiento Láser:
El haz de energía luminosa de algunos tipos de láseres se utiliza para tratar las lesiones de la retina. La aplicación del láser sobre los vasos lesionados o sobre la retina es el procedimiento llamado fotocoagulación retiniana. La fotocoagulación selectiva de los vasos sanguíneos que provocan fugas, puede reducir el edema macular. La fotocoagulación de las áreas de isquemia retiniana, tiene como objetivo impedir la formación o el crecimiento de vasos nuevos anómalos (neovascularización), y, en definitiva desactivar los mecanismos que darán lugar a las complicaciones graves de la enfermedad, básicamente la Isquemia.
Si se ha podido descubrir la retinopatía diabética en sus primeras etapas, el adecuado tratamiento con láser puede desacelerar el ritmo de pérdida de visión, mantenerla o mejorarla.
Tratamiento con Antiangiogénicos:
Son de aplicación intravítrea (inyección que se realiza dentro del globo ocular), que debe realizarse en quirófano, en correctas condiciones de asepsia. Es un tratamiento muy moderno y conveniente para el paciente.
Tratamiento Quirúrgico:
La cirugía endocular, engloba a una serie de procedimientos quirúrgicos, entre ellos la vitrectomía, están indicados en algunos casos de retinopatía diabética proliferativa avanzada. Mediante la vitrectomía, se pueden extraer las hemorragias vítreas, las proliferaciones fibrosas de los neovasos y tratar los más complejos casos desprendimiento de retina.
¿Que papel juega usted en su tratamiento?
El éxito en el tratamiento de la retinopatía diabética, no sólo depende del tratamiento oportuno por parte de su oftalmólogo. La actitud que usted tenga ante la enfermedad como el cuidado que ejerza usted en tomar los medicamentos, seguir la dieta apropiada y realizar ejercicios, resultan ser esenciales. Cumpla con las recomendaciones de su médico especialista en diabetes.
La pérdida de la vista puede ser evitada en gran medida.
La retinopatía diabética puede estar presente sin padecerse síntoma alguno en sus comienzos.
La detección oportuna de la retinopatía diabética es la mejor protección contra la pérdida de la vista.
La mácula es la parte de la retina, que hace posible que seamos capaces de ver los detalles más pequeños y por ello el edema macular representa uno de los más serios problemas de esta enfermedad.
La retinopatía proliferativa, comienza cuando sobre la superficie de la retina, crecen vasos anómalos, que es lo que se conoce como neovascularización.
Este fenómeno aparece cuando amplias zonas de la retina están sufriendo, por el fallo de los vasos sanguíneos (isquemia). Estos nuevos vasos sanguíneos presentan paredes más débiles y pueden romperse y sangrar.
El vítreo es un tejido gelatinoso, transparente en condiciones normales, que llena el centro del globo ocular. La presencia de sangre en el, ocacionada al sangrar los neovasos de la retina, hace que el vítreo se vuelva opaco. A esto llamamos hemorragia vítrea; es otra causa de disminución de visión, que en general se produce de forma brusca.
El crecimiento de nuevos vasos en la fase proliferativa se acompaña siempre de la formación de tejidos fibrosos que pueden traccionar de la retina, romperla o levantarla del fondo del ojo dando lugar a desprendimientos de retina.
Puede ser la causa de pérdida irreversible de visión.
También pueden desarrollarse nuevos vasos en otras partes del ojo; por ej. en la pupila, puediendo dar lugar a aumento de la presión ocular, ocasionando un glaucoma neovascular, situación grave, de complejo tratamiento.