Tratamientos
Nuevo número telefónico
Estimados pacientes, le informamos que nuestra nueva línea de teléfono fijo es la siguiente:
(0261) 8010282.
Nuestro whatsapp continúa siendo el mismo: +549-261-6544449.
Nuestros correos electrónicos se mantienen también:
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
Esta dirección de correo electrónico está siendo protegida contra los robots de spam. Necesita tener JavaScript habilitado para poder verlo.
CIRUGÍA DE LA CATARATA
La moderna cirugía de la Catarata (Facoemulsificacion ultrasónica)
Esta cirugía se utiliza para retirar el cristalino, cuando éste se ha opacificado (catarata).

LÁSER
CIRUGÍA OCULAR CON RAYOS LÁSER
La cirugía ocular con rayos láser puede ser un tratamiento eficaz contra muchos tipos de enfermedades de los ojos.
RETINOPATÍA DIABÉTICA
Algunos pacientes con retinopatía diabética no precisan tratamiento, solo controles periódicos hasta determinar, el momento adecuado para comenzar el tratamiento. En otros casos, será preciso el tratamiento de inmediato para detener el avance de la enfermedad, evitar las complicaciones y de ser posible, mejorar la visión.
Es primordial que se mantenga la patología de base, o sea su Diabetes, bajo control con su diabetólogo. Si el ojo es tratado con éxito, y la Diabetes no se controla, habrá recidivas y empeoramiento aún luego de los tratamientos oftalmológicos.
Tratamiento Láser:
El haz de energía luminosa de algunos tipos de láseres se utiliza para tratar las lesiones de la retina. La aplicación del láser sobre los vasos lesionados o sobre la retina es el procedimiento llamado fotocoagulación retiniana. La fotocoagulación selectiva de los vasos sanguíneos que provocan fugas, puede reducir el edema macular. La fotocoagulación de las áreas de isquemia retiniana, tiene como objetivo impedir la formación o el crecimiento de vasos nuevos anómalos (neovascularización), y, en definitiva desactivar los mecanismos que darán lugar a las complicaciones graves de la enfermedad, básicamente la Isquemia.
Si se ha podido descubrir la retinopatía diabética en sus primeras etapas, el adecuado tratamiento con láser puede desacelerar el ritmo de pérdida de visión, mantenerla o mejorarla.
Tratamiento con Antiangiogénicos:
Son de aplicación intravítrea (inyección que se realiza dentro del globo ocular), que debe realizarse en quirófano, en correctas condiciones de asepsia. Es un tratamiento muy moderno y conveniente para el paciente.
¿Qué es Lucentis?
Lucentis es una solución inyectable para vía intravítrea (intraocular). Contiene el principio activo ranibizumab.
¿Para qué se utiliza Lucentis?
Lucentis está indicado para el tratamiento de pacientes con:
1- Degeneración macular asociada a la edad (DMRE) exudativa ó húmeda.
2- Retinopatía Diabética proliferativa (etapa avanzada de la enfermedad).
3- Glaucoma Neovascular.
4- Trombosis venosas isquémicas de la retina.
Este medicamento únicamente puede administrarse por un profesional médico oftalmólogo.
¿Cómo se administra Lucentis?
Lucentis se administra mediante inyección en el ojo afectado. Durante los primeros 3 meses, se administra una inyección al mes. Después, se debe examinar la visión del paciente cada mes y administrar otra inyección si su estado ha empeorado. El intervalo entre inyecciones no debe ser inferior a 1 mes. Lucentis debe ser administrado por un oftalmólogo titulado que tenga experiencia en la administración de este tipo de inyección. Antes de cada inyección, se administra un anestésico local para reducir o prevenir cualquier dolor causado por ella, y se desinfecta el ojo, el párpado y la piel en la zona a tratar. Dos días antes y por lo menos, 7 días post tratamiento, se administra un antibiótico en colirio para prevenir infecciones oculares. Los pacientes recibirán instrucciones pre y post tratamiento.
¿Cómo actúa Lucentis?
El principio activo de Lucentis, ranibizumab, es un pequeño fragmento de un anticuerpo monoclonal. Un anticuerpo monoclonal es un anticuerpo (un tipo de proteína) destinado a reconocer y unirse a una estructura específica (llamada antígeno) que se encuentra en determinadas células del organismo.
Ranibizumab ha sido diseñado para bloquear una sustancia llamada factor A de crecimiento endotelial vascular (VEGF-A). El VEGF-A se encuentra en niveles elevados y aumentan el crecimiento de los vasos sanguíneos anómalos que dañan la retina. Estos vasos anómalos agravan la enfermedad. Al bloquear ese factor, ranibizumab reduce el crecimiento de los vasos sanguíneos anómalos.
Cuáles son los efectos secundarios de Lucentis?
Las inyecciones intravítreas pueden causar un aumento transitorio de la presión intraocular. Su oftalmólogo lo comprobará después de la inyección y adoptará medidas correctoras si son necesarias.
Lucentis no debe administrarse en pacientes que tengan una infección en el ojo o en la zona circundante, o que presenten inflamación intraocular grave.
¿En qué se basa la aprobación de comercialización de Lucentis?
El Comité de Medicamentos de Uso Humano (CHMP) constató que Lucentis produce efectos secundarios mínimos, y su eficacia fue claramente demostrada. El Comité decidió que los beneficios de Lucentis son mayores que sus riesgos para el tratamiento de las enfermedades para lo cual está indicado.
Luego del tratamiento, ¿puede volver a aparecer la enfermedad?
Sí, es muy probable que los casos recidiven y sea necesario volver a realizar el tratamiento.
Tratamiento Quirúrgico:
La cirugía endocular, engloba a una serie de procedimientos quirúrgicos, entre ellos la vitrectomía, están indicados en algunos casos de retinopatía diabética proliferativa avanzada. Mediante la vitrectomía, se pueden extraer las hemorragias vítreas, las proliferaciones fibrosas de los neovasos y tratar los más complejos casos desprendimiento de retina.
MACULOPATÍA
(Húmeda - Antiangiogénicos)
Los antiangiogénicos han sido diseñados para bloquear una sustancia llamada factor A de crecimiento endotelial vascular (VEGF-A). El VEGF-A se encuentra en altos niveles en los ojos de los pacientes con DMRE y produce el crecimiento de los vasos sanguíneos anómalos que dañan la mácula. Estos vasos anómalos agravan la enfermedad. Al bloquear ese factor, se reduce el crecimiento de los vasos sanguíneos anómalos.
Cuáles son los efectos secundarios de un antiangiogénico?
Las inyecciones intravítreas pueden causar un aumento transitorio de la presión intraocular. Su oftalmólogo lo comprobará después de la inyección y adoptará medidas correctoras si son necesarias.
No debe administrarse en pacientes que tengan una infección en el ojo o en la zona circundante, o que presenten inflamación intraocular grave.
¿En qué se basa la aprobación de comercialización de los antiangiogénicos?
El Comité de Medicamentos de Uso Humano (CHMP) constata que los antiangiogénicos pueden producir efectos secundarios mínimos, y su eficacia es claramente demostrada. Los beneficios de los antiangiogénicos son mayores que sus riesgos para el tratamiento de las enfermedades para lo cual está indicado.
Existen otros tratamientos posibles para pacientes con DMRE húmeda, éstos son:
Fotocoagulación con rayos láser, que sella los vasos sangrantes y que puede ser utilizada en los casos en que dichos vasos están por fuera de la mácula. Cuando los vasos están dentro y por detrás de la mácula, es imposible aplicar fotocoagulación con láser convencional ya que el calor dañaría el tejido retiniano sano vecino.
En efecto, la forma de detener el avance de la DMRE húmeda es sellando los neovasos que crecen detrás de la mácula, la lesionan y le vierten sangre y plasma.
Luego del tratamiento, ¿puede volver a aparecer la enfermedad?
Sí, es muy probable que los casos recidiven y sea necesario volver a realizar el tratamiento.
Ayudas Ópticas para pacientes con Maculopatía:
La degeneración macular relacionada con la edad afecta la zona de visión central pero no ataca a la retina periférica, aún en la etapa más avanzada. Se haya detenido la enfermedad en la primera etapa o se encuentre ya en etapa cicatrizal, el paciente siempre mantiene algo de visión.
Ese remanente de visión puede ser aprovechado con diferentes instrumentos de alta precisión, como lupas, anteojos especiales (microscópicos, telescópicos) y hasta magnificadores electrónicos.
La especialidad de visión subnormal ha avanzado mucho en estos últimos tiempos y la tecnología aplicada a este campo permite que existan instrumentos ópticos y no ópticos de altísima precisión. Los pacientes pueden disponer de anteojos con lentes especiales, cámaras de televisión para circuito cerrado y magnificación y accesorios para computación diseñados especialmente para pacientes con baja visión, lógicamente por su valor económico, no están al alcance de todos.
Es recomendable consultar con un oftalmólogo de confianza para ser derivado a un centro especializado.
Prevención:
En primer lugar pueden evitarse algunos factores de riesgo como el cigarrillo, la hipertensión arterial y prescribir una dieta balanceada, administrar antioxidantes por vía oral y promover el uso de lentes con filtros ultravioleta. Controles periódicos con el oftalmólogo ayudan a descubrir a tiempo la enfermedad.
TRANSPLANTE DE CÓRNEA
La cornea es un tejido transparente (de aproximadamente media pulgada de diámetro) que calza perfectamente sobre el iris, la parte coloreada del ojo. La luz pasa a través de la córnea hacia el cristalino de la misma manera que lo hace a través de una ventana. Tanto la córnea como el cristalino enfocan los rayos de luz hacia la retina en la parte posterior del ojo. Las imágenes se transfieren entonces a través del nervio óptico hacia el cerebro, donde se transforman en visión.

GLAUCOMA
En la actualidad, una serie de nuevas técnicas quirúrgicas logran minimizar el trauma causado al ojo y por consiguiente, disminuyen la incidencia de complicaciones, y la recuperación post operatoria es mucho más rápida, obteniendo un mejor control de la presión ocular, en aquellos pacientes donde la indicación, es una cirugía de glaucoma.
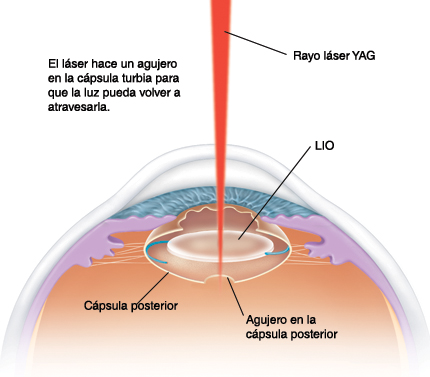
CAPSULOTOMÍA
¿Qué es una capsulotomía posterior?
La capsulotomía posterior es un procedimiento quirúrgico que casi siempre debe realizarse algunos meses o años tras la cirugía de la catarata.

